Contextul
Subiectul pe care vreau să-l abordez are tangență cu cercetarea mea de doctorat (în desfășurare) despre felul în care pacienții Spitalului Clinic de Psihiatrie (SCP) din Chișinău se adaptează la constrângerile instituționale și societale. Cercetarea se bazează pe 65 de interviuri aprofundate, realizate din 2011 până în 2016, cu pacienţi din SCP, cu membri ai familiilor acestora şi cu medici din acest spital. Cea mai mare parte a interviurilor, 53 la număr, făcute după metoda „povestea vieţii”[1] –, cu pacienţi, mi-au relevat la o primă analiză faptul că majoritatea intervievaților provin din familii sărace și vulnerabile. Pornind de la această constatare, cercetătorul ar putea fi tentat să se poziționeze și să vorbească despre statutul socio-economic al pacienților fie de pe o poziție mizerabilistă (sărăcia ca factor declanșator al maladiilor mintale), fie de pe una meritocratistă (maladiile mintale văzute drept cauze ale eșecului profesional) sau de pe o poziție foucauldiană rigidă (funcția spitalului este de a izola anumite categorii de persoane considerate ca fiind inadaptabile la societatea modernă, persoanele din familiile social-economic vulnerabile fiind primele cele vizate). Intenția acestui text este de a depăși aceste trei viziuni reducționiste și de a construi o înțelegere multidimensională a acestui subiect, bazată pe cauzalități și corelații multiple.[2]
„Cariera pacientului psihiatric”, în concepția lui Erving Goffman, începe mult înainte de instituționalizarea propriu-zisă, cu alte cuvinte, în familie. Prin urmare, familia joacă un rol important în „devenirea” pacientului. Acest lucru ne invită să reflectăm asupra formelor de solidaritate familială[3] sau, din contra, asupra lipsei de solidaritate și susținere familială, pornind de la primele manifestări ale simptomelor maladiei, trecând prin etapa de instituționalizare și mai apoi prin cea de externare și re-integrare socială. Este vorba de asemenea de a vedea cum se transformă relațiile cu un membru al familiei care devine pacient cronic în urma unor internări repetate, ani la rând, în spitalul psihiatric.
Cercetarea își propune să analizeze experiența familială a pacienților psihiatrici, luând în considerație propriile lor definiții, concepte și interpretări date acestei experiențe, aplicând pacienților o abordare comprehensivă prin înțelegerea raționalităților[4] acestora. Totodată, studiul coroborează perspectiva personală, exprimată de pacienți, perspectiva familială, exprimată de membrii familiei acestora și cea instituțională, prin vocea administrației și a angajaților instituției, într-un context social și psiho-social care este cel al R. Moldova în lunga sa tranziție post-sovietică.
Subiectul este cu atât mai important cu cât reforma prin care trece sistemul de sănătate mintală din R. Moldova îşi propune să ofere acces la servicii de sănătate mintală în comunitate, alături de familie, având ca imperativ dezinstituţionalizarea, prevenirea instituționalizării şi oferirea serviciilor de tratament ambulator. Prin aceasta, reforma încearcă să abordeze sănătatea mintală în context social şi să trateze/reabiliteze persoanele în mediul lor natural, în comunitate, în familie, acolo unde au apărut manifestările maladiei mintale. Comunitatea și în special familia sunt deci văzute ca un element important în această reformă de sănătate mintală. Indirect, pe seama familiilor sunt puse o parte din responsabilitatea socială în ceea ce priveşte tratamentul şi reabilitarea psiho-socială a persoanelor cu diagnostic psihiatric. În context mai larg, studiul este și o reflecție asupra provocărilor reformei pe acest segment al comunității/familiei, provocări care ar trebui transformate în resurse.
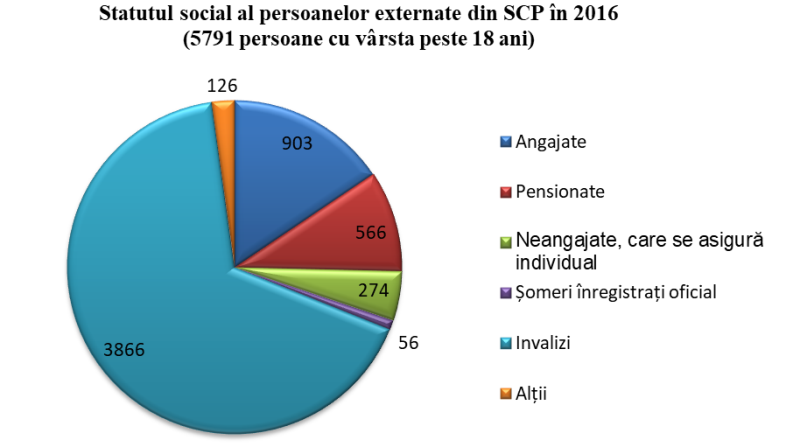
Informație extrasă din baza de date a CNAM (în privința SCP)
Un statut social fragil înainte de spitalizare
După cum am menționat, „cariera” pacientului psihiatric începe mult mai devreme decât spitalizarea propriu-zisă. Nu este de neglijat că cea mai mare parte dintre pacienţi au deja un statut social fragil în familie înainte de a fi spitalizați. Această fragilitate este declanșată sau agravată de un șir de deprivări de natură psihosocială: şomaj prelungit, stress la locul de muncă sau chiar prin neînţelegeri şi conflicte de diverse tipuri în familie.
„Totul se-ncepe de la viaţă „uşoară”… (M, 49[5])
„Boala asta vine de la nervi!” (M, 54)
În cazul pacienţilor tineri mai putem adăuga: separarea de partener/parteneră sau în general dificultatea de integrare într-un grup, presiuni din partea părinţilor cu reguli rigide şi viziune univocă în privinţa traiului în comun.
Cum de obicei interacţiunile zilnice ale acestor persoane, înainte de spitalizare, se produc în cea mai mare parte în cadru familial, rudele de gradul I sunt de cele mai dese ori implicate direct în internarea pacientului. Ele semnalează Poliţiei sau Serviciului de Urgenţă anumite presupuse abateri sau tulburări de comportament ale viitorului pacient, care se pot manifesta diferit: apatie sau închidere în sine, pierderea orientării în spaţiu, acțiuni catalogate ca fiind o abatere de la diferite „norme” sociale, relații conflictuale sau agresivitate. Cel mai des aceste manifestări sunt considerate patologice de către rude, apoi de către personalul specializat, în urma unor certuri, uneori violente, în sânul familiei. Persoanele care ajung la spitalul de psihiatrie pun deseori pe seama conflictelor cu membrii familiei motivul internării lor. Concluzia la care a ajuns aproximativ o treime din cei 53 de pacienți cu care am discutat, este că dacă ar găsi limbă comună cu oamenii alături de care convieţuiesc zilnic nu ar mai păşi pragul unei instituţii psihiatrice. Prin urmare, cel puţin în înţelegerea pacienţilor intervievaţi, problema lor e una atât de sănătate, cât mai degrabă de relaţionare cu cei apropiaţi.
„Nu mă simţeam rău, da’… m-am certat cu cumnatul.” (F, 48)
„N-am nici o problemă, doar mă cert cu rudele şi sunt adusă aici. Aş putea să nu mai nimeresc aici dacă aş găsi limbă comună cu fiica.” (F, 38)
„Acasă cu părinţii s-a iscat o ceartă, nu mai ţin minte acuma cum, şi am ajuns aici. Eu nimeresc aici când mă cert cu părinţii.” (F, 31)
„Sincer să vă spun, eu stau aici nu pentru că sunt bolnavă. Nu m-am înţeles cu „blagocina” [de la orfelinatul de copii de pe lângă mănăstirea X] şi ea m-a trimis acasă şi apoi de acolo m-au adus direct aici.” (F, 42)
„D-apoi câţi se ceartă în familii şi nimeresc aici! Cine nu se ceartă în ziua de azi? Eu m-am certat cu mama şi mama… o socotit că trebuie să cheme medicii, ambulanţa. (…) Să vă spun sincer, de la televizor. Ea vroia un canal, la „Jdi menea”, dar eu vroiam la MuzTV. Şi s-a început! Ne-am certat şi ea o socotit că trebuie să cheme ambulanţa. Să mă aducă oleacă să mă liniştesc, să mă… mai calmez.” (M, 45)
Între două poziţii: centripetă şi centrifugă
Din relatările unui medic[6] de la Spitalul Clinic de Psihiatrie Codru, dacă la primele internări rudele sunt cele care însoțesc bolnavii în procesul de spitalizare, vin să-i viziteze pe parcursul şederii în spital, se interesează de starea lor de sănătate, vor să rezolve problema, cer sfaturi, odată ce spitalizările devin mai frecvente (mai exact, „după a treia internare în spital”, din aceeaşi sursă), aceştia se fac tot mai rar văzuţi cu pacientul. Bolnavii ajung în cele din urmă să fie aduşi de Serviciul de Urgenţă, de Poliţie, sau vin singuri la spital, iar la externare câteodată nu vine nimeni din membrii familiei sau dintre rude după ei, unii neavând nici măcar bani de drum ca să se întoarcă acasă. „Şi îi îmbrăcăm noi şi le dăm bani de drum. Ăştia din raioane n-avem cu ce să-i trimitem. Nici nu-i aşteaptă nimeni acasă, nici nu sunt bucuroşi (membrii familiei – n.a.) că-i externăm.” Mărturiile pacienţilor confirmă acelaşi mecanism de erodare, degradare şi chiar pierdere a relaţiilor cu membrii familiei în urma acutizării repetate a bolii şi a internărilor multiple.
Odată internată în spital, persoana capătă un statut social descalificant. Iar spitalizarea repetată, ani la rând, îi consolidează imaginea de bolnav cronic. Relațiile pacientului cu membrii familiei tind să se deterioreze sau chiar să se rupă, pentru că maladia, cu toate simptomele ei, afectează direct și negativ mediul familial. „Fiecare om, pacient sau nu, nu este doar un subiect, ci și o persoană în legătură cu familia sa, pe care o influențează și care este influențat la rându-i de aceasta. În cazul în care boala se complică și durează, aceasta se lasă cu efecte asupra pacientului și a familiei acestuia, și vice-versa, într-o spirală lungă și dureroasă.”[7]

Cu trecerea anilor, implicarea şi suportul familiei devin tot mai slabe, având astfel loc o deplasare a rolului familiei de pe o poziţie „centripetă” pe una „centrifugă”[8], prin „evacuarea” persoanei din familie într-o instituție psihiatrică de tip închis. Astfel, dintr-o resursă și un sprijin, familia poate deveni un factor de excluziune pentru pacienții psihiatrici. Mai multe familii își stigmatizează și marginalizează copilul (cu probleme psihiatrice) sau acesta divorţează[9] (în cazul persoanelor cu diagnostic psihiatric deja căsătorite).
„Înainte venea fratele, mă vizita, îmi aduce… de mâncare. Da’ acuma nu vine. A zis că: „M-am săturat de tine! Du-te şi fă ce vrei… Nu mă interesează.” (…) S-au săturat şi ei. (membrii familiei – n.n.) Dacă tot îmblu din ’98 pân-acuma prin spital. Te saturi: unu’ şi acelaşi lucru în fiecare zi, în fiecare lună, în fiecare an.” (F, 39)
– Aveţi familie?
– Am avut 2 familii. Amu’ îs singur.
– Dar fratele cu care trăiţi în apropiere…?
– A, nănaşu’! Da’ de-amu’ s-o săturat şi el de mine! Să vină să îmble după mine la Costiujeni din urma mea. Şi de-amu’ zice: „Aşa m-ai săturat!” (…) Da’ sora ceea de la Chişinău, aceea vaabşe s-o săturat de mine… ca de nu ştiu ce! O venit e cât o mai venit, da’ mi-o zis: „Dac-ai să mai nimereşti, de-amu’ nici n-o să mai vin!” Da’ amu’ o zis: „De-amu’ mă obosesc chişioareli să vin la tine. De-am’ am şi eu studiile mele la Chişinău, lucrez…” D-ap’ îs ani de zile!, ani de zile!, de când treapătă ei după mine! Că eu, vreo 2-3 luni lucram, şi iar nimeream în spital, vreo 2-3 luni lucram, şî iar în spital! (M, 53)
Pe de altă parte, condiţia de spitalizat le accentuează şi mai mult sentimentul de eşec personal şi profesional. Foarte puţini dintre ei îşi pot relua activitatea, mai departe, când se întorc în lumea de afară. Instituţionalizarea într-un spital de psihiatrie are drept consecinţă pentru mulţi pierderea locului de muncă, o pierdere pe care aceştia o trăiesc dureros, care mai este, în cazul multora, amplificată și de pierderea relațiilor cu cei apropiați. Cu alte cuvinte, spitalizarea antrenează un proces de marginalizare și degradare socială a unor oameni cu statuturi deja fragile.
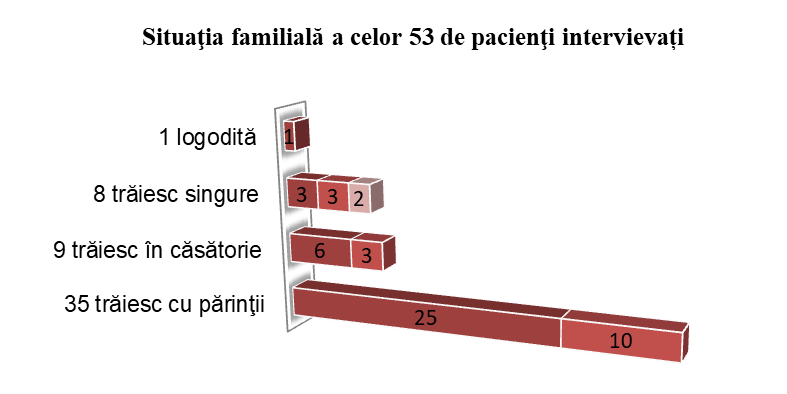
35 din aceste persoane trăiesc în familiile de origine, cu părinţi în vârstă, dintre care 25 sunt divorţaţi şi reîntorşi în aceste familii în urma divorţului, iar 10 persoane nu au fost căsătorite niciodată şi sunt în dificultate de a-şi găsi un partener/ o parteneră. 9 persoane sunt căsătorite, dintre care 3, deşi sunt căsătorite oficial, trăiesc singure întrucât soţul/soția este plecat/ă la muncă peste hotare. 8 persoane trăiesc singure (2 îngrijind de copii minori, 3 dintre ele având copii care trăiesc separat, iar 3 – nu au nici părinţi, nici copii). O persoană este pe punctul de a se căsători. În linii mari, acesta este profilul familiilor pacienţilor cu care am discutat. Ceea ce iese în evidenţă la o primă vedere este numărul foarte mic, mai exact 9, de persoane căsătorite, dintre care doar 6 trăiesc de fapt împreună.
De obicei, pacienţii sunt trataţi ca nişte poveri în familiile lor, atât din cauza că nu contribuie cu un venit suficient (repetatele internări atrag după sine pierderea locului de muncă), dar şi din cauza relaţiilor conflictuale cu membrii familiilor. Şi această „povară” devine din ce în ce mai mare cu trecerea anilor, iar părinţii acestor persoane îmbătrânesc (majoritatea pacienților care divorțează revin în familiile de origine și trăiesc alături de părinți în condiții precare), care sub povara anilor nu mai pot avea grijă de ei, părinţii având ei înșiși nevoie de ajutor sau să fie îngrijiţi: „Eu pentru dânsu’ am fost întotdeauna dădacă. De-amu’ cad şi eu complet! Da’ ce să fac cu dânsu? Ce să fac cu dânsu’?” (mama unui pacient, 28 de ani) Fraţii și surorile pacienţilor îşi fac propriile familii şi „au problemele lor”. Unele rude visează, ca la o ultimă salvare, la un centru de plasament de tipul unui internat în care şi-ar „uita” acolo copiii – deja maturi în toată legea – pentru totdeauna: „Eu vroiam definitiv să-l dau, da’ zice că nu-i nicăiurea. Înainte cică a fost la Cocieri, a fost şi încă nu ştiu unde – îl dai pe viaţă acolo. Ş-a zis că de-amu’ nu-i aşa.” (mama unui pacient, 39 de ani)

Percepții și atitudini față de persoanele cu dizabilități mintale și intelectuale
Din câte se pare, nu numai rudele sunt cele care împing persoanele afectate de o boală psihică spre periferia familiei și comunității, minimizându-le rolul şi rostul. După acelaşi principiu al excluderii, lucrurile se reproduc şi în cercurile sociale de alt nivel: vecini, cunoştinţe, prieteni, comunitate… Odată cu spitalizarea, pacienţii se trezesc într-o situaţie de abandon în care constată că nici pritenii (care ipotetic ar fi trebuit să reacţioneze de pe poziţii de solidaritate şi susţinere) nu vin să-i viziteze: „Îmi părea că am mulţi prieteni, da’ acuma…, stau de 3 luni şi nu vine nime. Înţeleg eu… ce fel de prieteni… Au fost prieteni…” (M, 42) „Prietenii vin şi se duc, da’ eu rămân. Înainte de-a fi bolnavă… apă-i aveam… prieteni. După ce m-am îmbolnăvit s-au împrăştiat… toţi… M-au lăsat…” (F, 33) „Când eram sănătos trebuiam, da’ acum calic… toţi au problemele lor, au familii, au lucru” (M, 49).
Mărturiile pacienților sunt confirmate și de un studiu[10] în acest sens, care arată că persoanele cu dizabilități mintale și intelectuale sunt percepute în societate de către respondenți preponderent negativ. Se observă că circa 2/3 asociază acest grup de persoane cu bolnav psihic/ probleme mintale, 1/3 consideră că aceștia sunt invalizi, 27,7% îi percep ca nenorociți. De asemenea 20,5% dintre respondenți îi percep ca persoane cu retard, există și respondenți care consideră ca așa tip de persoane sunt periculoase – cu 17,2% răspunsuri, 7,2% consideră că aceste persoane trebuie izolate, și aproximativ 6% de răspunsuri percep aceste persoane ca disprețuiți sau excluși. Majoritatea respondenților au remarcat că persoanele cu dizabilități mintale trebuie evitate, dat fiind faptul că le consideră periculoase.
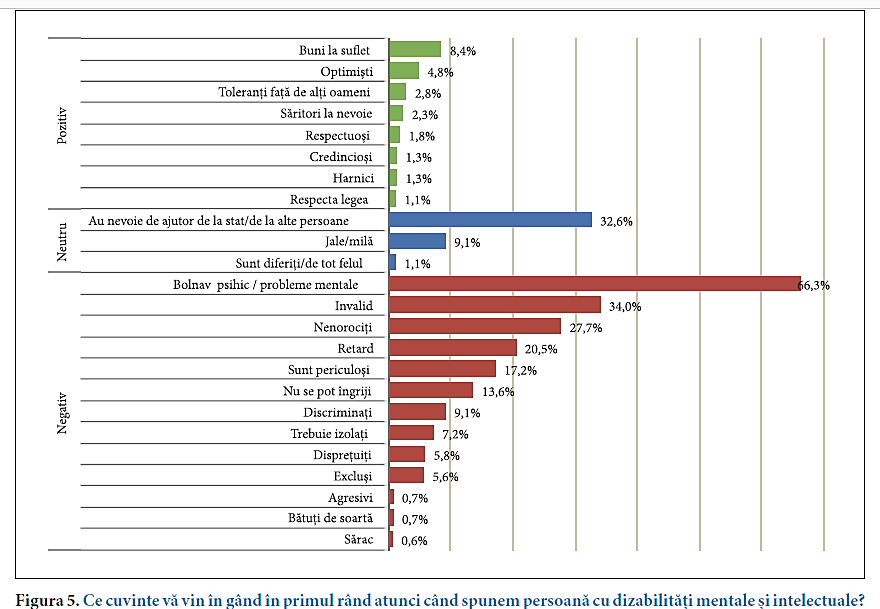
Studiu privind percepțiile și atitudinile faţă de egalitate în Republica Moldova, Chișinău, 2015.
Solidaritate din constrângere
Având în vedere că majoritatea pacienților intervievați provin din familii precare, întrebarea care se impune în mod logic este următoarea: unde se tratează persoanele care suferă de maladii mintale care provin din grupuri sociale relativ înstărite? Dar şi care sunt mecanismele care contribuie la această segregare socială a pacienţilor psihiatrici?
Anumiţi angajaţi ai spitalului ne-au destăinuit, cu condiţia păstrării confidenţialităţii, că au îngrijit/tratat în secret persoane din familii înstărite. Într-o anumită măsură, instituţia însăşi contribuie la acest mecanism de selecţie a pacienţielor pe criterii de clasă socială (şi de venituri) din cauza condiţiilor de internare şi a modelului autoritar de tratament al pacienţilor, dar şi din cauza reprezentării negative a spitalului în societate şi a stigmatizării de care suferă pacienţii trataţi în spital. Tratamentul în Spitalul Clinic de Psihiatrie este deseori perceput ca un factor care afectează imaginea şi statutul persoanei şi a familiei în comunitatea de origine, lucruri despre care vorbesc în interviurile lor numeroși pacienţi. Familiile cu un venit ceva mai mare, care au un membru al familiei suferind de tulburări psihice, evită spitalizarea şi caută soluţii de tratament alternativ, eventual în instituții private, astfel ca membrul familiei să nu fie înregistrat în baza centralizată de date cu persoane cu diagnostic psihiatric. Statisticile oficiale nu înregistează deci aceste persoane şi astfel nu putem ști numărul lor.
Acest fenomen de segregare socială a tratamentului psihiatric, în parte invizibil, vorbește despre o formă de solidaritate din constrângere ale unor familii, într-un context social de stigmatizare a pacienţilor psihiatrici. Pe de altă parte, după cum am văzut ceva mai sus, pacienţii care provin din medii precare, iar aceștia reprezintă majoritatea în SCP, mărturisesc diverse fapte care vorbesc despre lipsa de solidaritate (sau despre o solidaritate slăbită) din partea familiei lor. Aceştia se simt deseori abandonaţi în spital. Mai mulţi membri ai familiilor pacienţilor recunosc de asemenea că se simt motivaţi de „indemnizaţia de invaliditate” de care pacienţii beneficiază în urma internării în spital. În acest mod, spitalul psihiatric rămâne într-o oarecare măsură o instituţie una din funcţiile căreia este cea de a izola anumite categorii de persoane inadaptate (şi calificate ca inadaptabile) la sistemul şi la societatea modernă[11], chiar dacă modernitatea acestei instituții, inclusiv prin instituţiile sale azilare, nu poate fi redusă la un proiect disciplinar[12].
În loc de concluzii
Reformele prin care trece sistemul de sănătate mintală din 2012 încoace[13], în special cele soldate cu deschiderea centrelor comunitare de sănătate mintală[14], cel mai probabil că vor afecta acest mecanism de segregare socială a tratamentului psihiatric, aducând o nouă perspectivă în tratamentul psihiatric, care favorizează incluziunea persoanelor care suferă de maladii mintale în comunitate și societate[15].
Dacă e să analizăm indicatorii din ultimii zece ani ai internărilor în SCP observăm că până în 2010 numărul internărilor este în creștere atingând cota maximă de 10579 de internări. Din 2010 până în 2015 există o evoluție în scădere, numărul de internări ajungând la cota minimă de 7064, fapt ce se datorează politicii SCP și a administrației spitalului din acea perioadă. În 2016, deși numărul de internări ar fi trebuit să continue acest trend al descreșterii, acesta, din contra, cunoaște un salt în creștere – până la 7357 de internări, indicator care-l depășește pe cel din 2014, fiind determinat de o schimbare a atitudinii administrației instituției și de noua sa viziune.
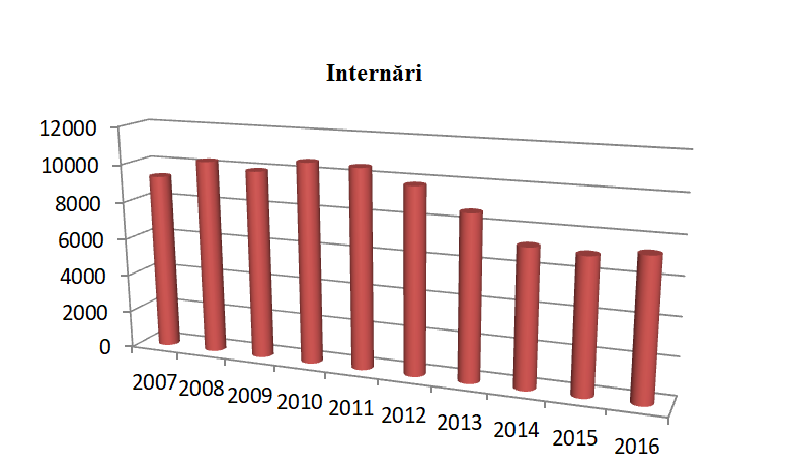
Indicatori extrași din baza de date a IMSP SCP
Această viziune a fost determinată într-o oarecare măsură de presiunea organizațiilor internaționale de apărare a drepturilor omului, dar și, pe de altă parte, de o anumită rezistență la reforma serviciilor de sănătate mintală care vine să restrângă rolul SCP – acesta fiind văzut ca o ultimă alternativă pentru o categorie restrînsă de persoane, pe o perioadă scurtă de timp, cu scopul strict de a stabiliza starea de criză. Astfel, politica spitalului a mizat în primul rând pe îmbunătățirea condițiilor din spital, printre cele mai importante realizări fiind schimbarea a circa jumătate din cele peste 750 de paturi și introducerea regimului alimentar de cinci ori pe zi, mai diversificat și mai consistent, cu afișarea meniului (astfel ca să se prevină unele sustrageri de hrană din rația zilnică care trebuie să ajungă pe masa pacientului). Iar aceste îmbunătățiri sunt remarcate și apreciate de pacienții intervievați, în special de cei cronici, care frecventează instituția de ani buni și pot astfel să compare condițiile care au fost cu cele care sunt (în momentul intervievării). În condițiile în care majoritatea dintre cei cu care am discutat provin din familii precare este într-o oarecare măsură explicabil de ce SCP a înregistrat o creștere odată cu îmbunătățirea condițiilor din spital și tot ce a făcut posibil ca procesul de dezinstituționalizare să se producă anevoios. Cele 750 de paturi pe care le are în gestiune SCP rămân la fel de solicitate, lucru confirmat de angajați din administrația spitalului, care susțin că „efectele reformei, deocamdată, nu se resimt”, paturile spitalului fiind suprasolicitate, pacienţii venind la spital nu atât pentru tratament, cât mai mult pentru „servicii hoteliere”.[16]
Deși funcția SCP, conform reformei, este restrânsă, în cadrul spitalului rămân să funcționeze secțiile cu regim liber, cu pacienți cu probleme de sănătate mintală care, spune reforma, ar trebui referiți fie la medicii de familie, fie la centrele comunitare, fără necesitatea reală a unei internări. Pe de altă parte, reforma nu poate impune o persoană cu dizabilitate mintală să frecventeze un centru comunitar, atât timp cât aceasta își dorește să se trateze la SCP. Iar spitalul, din diferite motive, rămâne încă o instituție de referință când este vorba de sănătate mintală.
„Aici îi ca la sanatoriu, numai că nu te bagă în „vană” (cadă) să te țină 15 minute. Îi foarte liber, îi bine. Au aparate moderne. Hrănesc bine.” (M, 62, secție cu regim liber)
Oricât de „avantajos” ar fi spitalul pe perioada spitalizării, din punctul de vedere al hrănii, îngrijirilor și adăpostului pe care îl oferă pentru oamenii din familii precare, fiind lipsit de o funcție de integrare socială, acesta nu oferă decât o soluție provizorie, pe o durată limitată. Pacienții recunosc că sunt într-un permanent du-te-vino între casă și instituție întrucât „ce folos de tratament, dacă mă duc acasă şi iar din nou?!” (F, 32), aceleași probleme cu care persoana rămâne față în față și care iarăși îi induc starea de criză. „Tratamentul nu-i de nici un folos! Tableta ne-o dă, ea provoacă somnolenţă! Atât. Şi nimic nu se schimbă în realitate, da’ trebuie să se schimbe ceva! Real!” (F, 59) „Poate dacă o să-mi găsăsc ceva de lucru permanent şi… să vină acei care-s duşi de-acasă (se referă la soție și la fiu, plecați la muncă în Italia – n.a.), poate şi o să se schimbe radical toată starea asta a mea…” (M, 46 ani)
Reformei îi revine această sarcină și responsabilitate socială vizavi de persoanele cu diagnostic psihiatric, responsabilitate poate mult mai importantă decât toate celelalte componente ale reabilitării unui pacient cronic. Ar trebui să se lucreze mult la schimbarea atitudinilor și percepțiilor față de persoanele cu dizabilități mintale, pe diferite segmente, la nivelul comunității (aceasta ar rezolva o serie de probleme legate de șomaj și statut social, respectiv, venituri; fragilitatea suportului social etc.), la incluziunea în familie a persoanelor excluse deja sau care deși trăiesc sub același acoperiș cu ceilalți membri ai familiei, nu sunt acceptați, nu sunt susținuți și, elementar, nu au o legătură afectivă cu familia lor. Dar și de a preveni, in nuce, acolo unde apar cazuri noi de persoane diagnosticate cu maladii psihice, erodarea și ruperea relațiilor acestora cu familia. Mobilizarea amplă a serviciilor sociale ar putea transforma aceste provocări în resurse, ceea ce ar accelera „schimbarea la față” a sistemului de sănătate din RM.
N., 37 de ani, divorțată, decăzută din drepturile părintești, trăiește cu mama. Din relatările mamei: „Когда начались у неë первые отклонения и родители мужа узнали про еë болезнь, конечно что свекровь настаяла на том, чтобы они разошлись. Прямо и откыто говорила: «Да брось ты еë!» Ходила где-то там по каким-то гадалкам! И там нагадали ей, что N. с ребëнком не должна общаться потому что если она будет общаться с ребенком, ребëнок тоже так заболеет. Их общение не должно быть вообще. И вот она делала что делала и пока их не развела не успокоилась. Ребëнок естествено они забрали.”
Note:
[1] Robert Atkinson, Povestea vieţii. Interviul, Iaşi, Polirom, 2006; Amia Lieblich, Rivka Tuval-Mashiach, Tamar Zilber, Cercetarea narativă. Citire, analiză şi interpretare, Iaşi, Polirom, 2006.
[2] Lise Demailly, Sociologie des troubles mentaux, Paris, 2011, p. 19.
[3] Émile Durkheim, De la division du travail social, Paris, 1893 ; Serge Paugam, La disqualification sociale. Essai sur la nouvelle pauvreté, Paris, 1991.
[4] Avem în vedere raţionalităţile individuale şi colective ale actorilor sociali, în definiţia dată de Max Weber şi anume prin „sensurile subiective” atribuite de către actori acţiunilor întreprinse şi existenţei unei „logici” a comportamentului lor. A se vedea cele patru tipuri de raţionalitate (prin finalitate, prin valoare, prin afectivitate, prin tradiţie): Max Weber, Économie et Société, Paris, Plon, 1971.
[5] Intervievații sunt codificați în funcție de gen (F sau M) și ani (cifra).
[6] Interviu cu un medic psihiatru, realizat de autor, în iulie 2011.
[7] La place de la famille en psychiatrie [online] / Serge Kannas, Disponibil: http://www.hopital-esquirol.fr/xon/references/2795.pdf
[8] La famille face à l’hospitalisation psychiatrique [online] / Barrelet et all., Copyright © 2017 [citat 05 iunie 2017]. Disponibil: http://www.institutdelafamillegeneve.org/famillefacehospitalisation.pdf
[9] Din 42 de pacienţi căsătoriţi, 33 sunt divorţaţi.
[10] Studiu privind percepțiile și atitudinile faţă de egalitate în Republica Moldova, Chișinău, 2015, p. 23.
[11] Michel Foucault, Istoria nebuniei în epoca clasică, Bucureşti, Humanitas, 1996. Zygmunt Bauman, Wasted Lives. Modernity and its Outcasts [Vieţi irosite. Modernitatea şi proscrişii săi], Cambridge: Polity Press, 2004.
[12] Gauchet et Swain, La Pratique de l’esprit humain. L’Institution asilaire et la révolution démocratique, 1980.
[13] Hotărârea de Guvern Nr. 1025 din 28.12.2012 cu privire la aprobarea Programului Național privind sănătatea mintală pentru anii 2012 – 2016. Ordinul Ministerului Sănătății nr. 610 din 24 mai 2013 cu privire la Strategia de dezvoltare a serviciilor de sănătate mintală la nivel de comunitate şi integrare a sănătăţii mintale în asistenţa medicală primară pentru anii 2013 – 2016.
[14] Asistăm în ultimii ani la o creştere impresionantă a numărului de centre comunitare de sănătate mintală în teritoriu, care îşi propun să deservesască circa 75% din toată populaţia ţării. Dacă în 2011 existau 6 Centre Comunitare de Sănătate Mintală, la 24 februarie 2017 numărul acestora s-a ridicat la 36. http://www.moldova.org/sunt-tot-aici-la-capatul-amintirilor/
[15] Gauchet et Swain, La Pratique de l’esprit humain. L’Institution asilaire et la révolution démocratique, 1980.
[16] Discuții purtate cu membri ai administrației spitalului, în martie 2017.
Imagini de autoare.
Acest articol face parte dintr-un proiect de dosare tematice, realizat în baza unui parteneriat dintre https://platzforma.md și Fundația Friedrich Ebert – Moldova. Articolele publicate în cadrul acestui proiect nu exprimă neapărat punctul de vedere al partenerilor.










